Tumoren beter bestralen met protonen

Het KWF-onderzoek van prof. Hans Langendijk
Gepubliceerd op 15 juli 2019
Een van de meest veelbelovende ontwikkelingen in de behandeling van kanker is protonentherapie. Met protonen is het mogelijk om de tumor nauwkeuriger te bestralen, waardoor gezond weefsel beter kan worden gespaard blijft. Daardoor zal de behandeling naar verwachting veel minder bijwerkingen geven, zowel op korte als lange termijn.
Professor Hans Langendijk (radiotherapeut in het UMC Groningen) legt uit hoe de bestraling werkt en hoe zijn KWF-onderzoek bijdraagt aan een behandeling op maat.
Protonen en fotonen
Eerst een lesje natuurkunde: “De bestraling die we in Nederland kennen, gebeurt met fotonen. Dat is een vorm van ‘harde’ röntgenstraling die dwars door je lichaam gaat”, vertelt Langendijk. “Stel je eens een tumor midden in het lichaam voor. Met fotonen raak je ook het gezonde weefsel voor en achter de tumor. Protonen zijn deeltjes die je kunt laten stoppen op een bepaalde diepte in het lichaam. Het gezonde weefsel voor en met name áchter de tumor krijgt dan vrijwel geen straling te verwerken.”
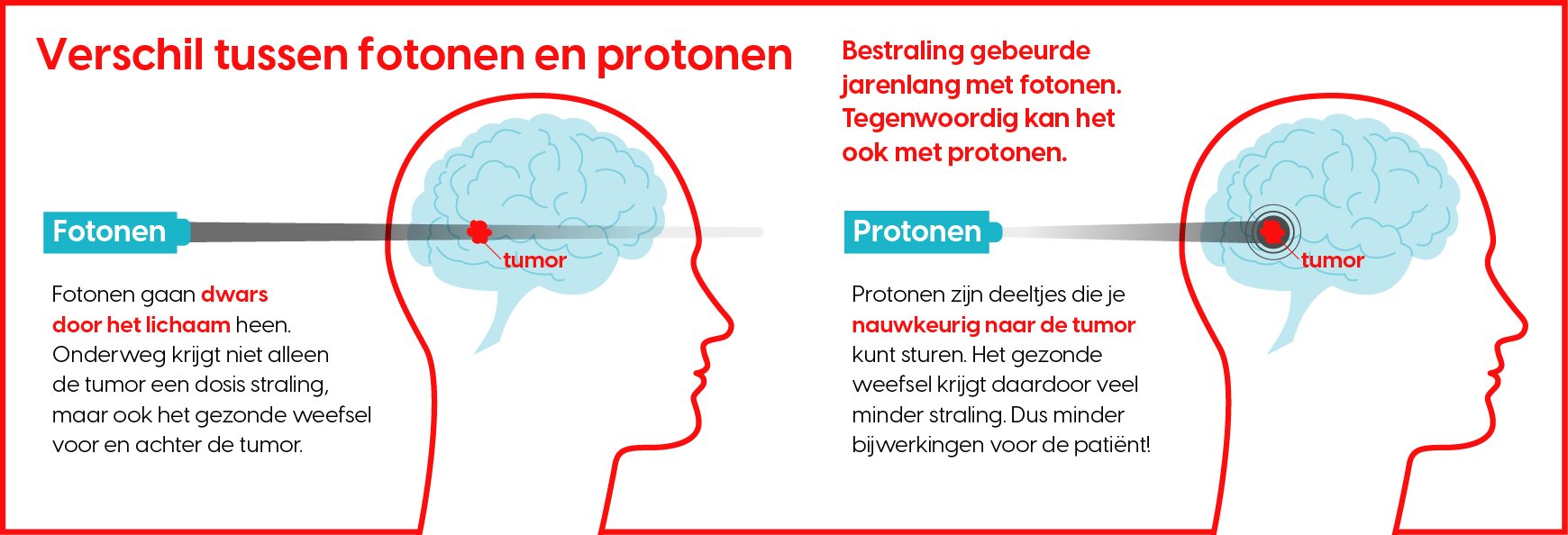
Het voordeel is dat je daarmee de kans op bijwerkingen sterk verkleint. Langendijk: “Als je gezond weefsel bestraalt, kan dat tot jaren na de behandeling nog problemen geven. Denk aan dementie bij bestraalde hersentumoren. Of hartschade bij patiënten die zijn bestraald voor borstkanker. Omdat we nog maar net zijn begonnen met protonenbestraling is het nog te vroeg om iets over de langetermijneffecten te zeggen. Maar we zien wel dat het aantal acute complicaties een stuk lager ligt. Zo hebben we afgelopen jaar de eerste vijftig hoofd-halskankerpatiënten bestraald. Zij hebben een vorm van kanker waar veel risico-organen omheen liggen, zoals speekselklieren, de mondholte en stembanden. Bij fotonbestraling zie je dat, zes weken na bestraling, bijna de helft van deze patiënten nog afhankelijk is van sondevoeding. Bij bestraling met protonen is dat slechts 15%, zo blijkt uit een eerste evaluatie.”
We hebben nu veel meer mogelijkheden om weefsel te sparen.
Voor wie?
Ondanks alle voordelen is het niet zo dat protonentherapie nu standaard beschikbaar is voor elke patiënt met kanker. Met financiering van KWF onderzoekt Langendijk welke patiënten het meest baat hebben bij de behandeling.
“Door jarenlang onderzoek en ervaring is de huidige bestraling met fotonen heel goed. Dat betekent dat een minderheid van de patiënten baat zal hebben bij een behandeling met protonen. Protonentherapie is bovendien twee keer zo duur. Daarom willen we per patiënt kunnen bepalen wat de beste optie is. We maken dan zowel een protonenplan als een fotonenplan. Aan de hand van modellen kunnen we berekenen hoe groot de kans is op complicaties. Als het verschil tussen de plannen aan een minimale drempel voldoet, dan komt de patiënt in aanmerking voor protonentherapie. Met het geld van KWF kunnen we nu een ICT-infrastructuur opzetten die dit proces automatiseert en waarbinnen we óók de follow-up van de patiënt kunnen doen ongeacht in welk protonencentrum de patiënt wordt behandeld. Dat stelt ons in staat om landelijk goed en snel vast te kunnen stellen of protonentherapie het gewenste effect heeft.”
Een andere blik op het vak
Vanwege het risico om op latere leeftijd deze bijwerkingen te ontwikkelen zijn het met name jongere patiënten die in aanmerking komen voor de behandeling. Jonge vrouwen met borstkanker bijvoorbeeld, maar ook kinderen. Dat verandert de dynamiek van het werk van de radiotherapeut enorm.
“De opening van het protonentherapiecentrum in Groningen heeft veel veranderd. We zijn het nationale protonencentrum voor bestraling van kinderen. We behandelingen nu veel meer kinderen dan dat we vroeger deden. Aangezien bij kinderen hele diverse tumoren voorkomen, wordt behandelen complexer. Dat geldt ook voor de logistiek: denk aan de begeleiding van ouders. De behandeling is vaak op grote afstand van hun huis. Dat vergt inspanning.”
De professor is met andere ogen naar zijn vak gaan kijken. “Het is wel echt een ander soort techniek dan dat we gewend waren. We hebben nu veel meer mogelijkheden om weefsel te sparen. Met een heel team kijken we naar de behandelplannen en wat er beter kan. Omdat je niet zomaar alles in één keer doen, zijn we per tumorsoort begonnen met het ontwikkelen van protocollen en ervaring opdoen. Het is een enorme leercurve geweest, maar ik denk dat we nu op de goede weg zijn.”